Không phải người giàu mới được ghép tạng tình nguyện
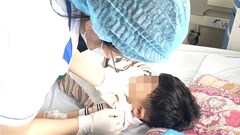
VHO - Năm 2024, số người bệnh hiến tạng sau chết là 41 ca. Đây là con số kỷ lục của Việt Nam tính đến thời điểm hiện tại. Nhiều cuộc đời bệnh nhân được “tái sinh” sau những ca phẫu thuật ghép tạng, trong đó có rất nhiều người kinh tế gia đình khó khăn.
Anh N.M.H, 44 tuổi, ở Hà Nội bị tai nạn giao thông dẫn đến đa chấn thương. Mặc dù được các bác sĩ nỗ lực cứu chữa song không có kỳ tích nào đến với anh.
Không còn hy vọng, ngày 12.3, vợ anh, chị V.T.D, 38 tuổi, mẹ của ba con nhỏ (bé út mới 5 tuổi), gạt đi nỗi đau thương mất chồng, đã chủ động liên hệ với bệnh viện để hiến tặng tạng của chồng với mong muốn cứu giúp những bệnh nhân đang cận kề ranh giới sinh tử.

Không thể đặt nặng vấn đề tiền nong
“Gia đình chúng tôi quyết định hiến tặng tạng để sự sống của các bệnh nhân khác được tiếp nối. Những ai nhận được trái tim, lá gan của chồng tôi, xin hãy trân trọng cuộc sống. Với mẹ con tôi, anh ấy vẫn mãi mãi sống trong tim”, vợ của anh N.M.H trải lòng.
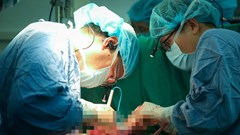
Trong ba ngày liên tiếp (10, 12, 13.3) tại Bệnh viện Hữu nghị Việt Đức, chị V.T.D là một trong ba gia đình đã đưa ra quyết định đầy nhân văn khi hiến tặng tạng của người thân không may chết não.
Nghĩa cử cao đẹp này không chỉ giúp hồi sinh sự sống cho nhiều bệnh nhân mà còn lan tỏa thông điệp sâu sắc về lòng nhân ái và sự sẻ chia. Mỗi món quà sự sống được trao đi không chỉ giúp những người nhận tạng có cơ hội hồi sinh mà còn thắp lên hy vọng cho hàng trăm bệnh nhân khác, những người vẫn đang mong mỏi chờ đợi một phép màu từ những nghĩa cử cao đẹp như vậy.
Trong số các bệnh nhân sau ca ghép, một số bệnh nhân đã tỉnh táo, nói chuyện bình thường ngay sau mổ, một số bệnh nhân đang dần ổn định. TS.BS Dương Đức Hùng, Giám đốc Bệnh viện Hữu nghị Việt Đức cho biết, hiện nay, số lượng bệnh nhân suy tạng đăng ký được ghép lên đến hàng nghìn người, trong đó có rất nhiều bệnh nhân nghèo.
Trong khi chi phí cho một ca ghép tạng từ hàng trăm triệu đến hàng tỉ đồng. Vậy bệnh nhân nghèo có được ghép tạng từ những người hiến tình nguyện? Nói về điều này, TS.BS Dương Đức Hùng cho hay, trước kia, khi người chết não hiến tạng mà có tạng phù hợp chỉ số với tạng của bệnh nhân nghèo, các bác sĩ của êkip phẫu thuật nhiều lần gọi điện hỏi ý kiến lãnh đạo bệnh viện là có thực hiện ghép không?
Nhưng luôn có câu trả lời là “vẫn ghép”. Thiếu tiền thì huy động sự hỗ trợ của “Mạnh Thường Quân”, trích quỹ hỗ trợ bệnh nhân nghèo của bệnh viện chứ không thể vì hoàn cảnh kinh tế mà để bệnh nhân chết.
“Vì đằng sau họ là còn vợ con, gia đình và còn nhiều vấn đề khác. Hơn bao giờ hết, y tế là ngành đảm bảo an sinh xã hội nên không thể đặt nặng vấn đề tiền nong trong vấn đề này được. Với bệnh nhân khó khăn được Bệnh viện hỗ trợ bữa ăn từ bệnh nhân đến người nhà, khi ra viện được đưa về bằng chuyến xe miễn phí”, Giám đốc Bệnh viện Hữu nghị Việt Đức nhấn mạnh.
Vẫn còn nhiều khoảng trống cần được lấp đầy
Cũng theo ông Hùng, trong vấn đề ghép tạng, khi có chỉ định ghép và có tạng phù hợp sẽ được ưu tiên thực hiện sớm chứ không phải giàu hay nghèo. Ví dụ, một bệnh nhân suy thận có chỉ định ghép cần thực hiện sớm, không để họ chạy thận nhân tạo đến lúc bệnh nặng rồi mới ghép thì sức khỏe đã kém, kèm theo các bệnh khác như suy tim.
Điều này làm tăng chi phí sau ghép. Nếu tiến hành ghép trên nền bệnh nhân khỏe mạnh thì chỉ cần dùng thuốc ức chế miễn dịch sau ghép, chi phí rất rẻ, bệnh nhân có BHYT thì chỉ khoảng ba triệu đồng/tháng. Thực tế có nhiều bệnh nhân sau ghép gan vẫn còn đi làm phụ hồ, lao động chân tay được.
Hiện nay Bệnh viện Hữu nghị Việt Đức đang thống kê để đưa ra số liệu về chi phí cho một ca ghép tạng. Tuy nhiên, ông Dương Đức Hùng thông tin, mỗi ca có chi phí khác nhau vì tùy từng bệnh nhân, tùy từng sự thích ứng, diễn biến của mỗi trường hợp như sử dụng máy móc nhiều sẽ cao hơn những người ghép còn khỏe mạnh.
Dù vậy, ngành y tế không đặt nặng vấn đề lỗ, lãi trong hoạt động tình nguyện, an sinh xã hội. Sau hơn 30 năm, từ ca ghép thận đầu tiên năm 1992, Việt Nam đã làm chủ công nghệ với hơn 9.300 ca ghép thành công tại 28 bệnh viện trên cả nước.
Những ca ghép phức tạp như ghép phổi tại Bệnh viện Phổi Trung ương hay ghép tim - gan đồng thời tại Bệnh viện Hữu nghị Việt Đức cho thấy trình độ y học Việt Nam tiệm cận thế giới.
Tuy nhiên, nguồn hiến tạng từ người chết, chết não vẫn khan hiếm, trong khi nhu cầu ghép tạng ngày càng tăng. Việt Nam có tỉ lệ ghép tạng cao nhất Đông Nam Á (hơn 1.000 ca/năm) nhưng tỷ lệ hiến tạng sau chết lại thuộc nhóm thấp nhất thế giới, chủ yếu là ghép tạng từ người hiến đang sống.
Vì vậy, mỗi năm có rất nhiều bệnh nhân đã ra đi vì không chờ đợi đến khi có tạng hiến. Việc thiếu nguồn hiến, các chuyên gia cho rằng, nguyên nhân chủ yếu do nhận thức cộng đồng còn hạn chế, công tác truyền thông, vận động chưa thực sự hiệu quả.
Tại hội thảo “Tăng cường vai trò truyền thông, vận động hiến tặng mô, tạng từ người hiến sau khi chết, chết não” vừa diễn ra tại Hà Nội, Thứ trưởng Bộ Y tế Trần Văn Thuấn cho rằng, Bộ Y tế đã và đang quyết liệt chỉ đạo để từng bước hoàn thiện hệ thống cơ chế, chính sách nhằm thúc đẩy hoạt động hiến, lấy, ghép mô tạng phát triển mạnh mẽ và bền vững. Tuy nhiên vẫn còn nhiều khoảng trống cần được lấp đầy.
Theo Thứ trưởng Trần Văn Thuấn, hiện nay chưa có cơ chế, chính sách rõ ràng cho hoạt động tư vấn hiến tặng mô, tạng từ người chết não, chết tim. Công tác truyền thông dù đã được đẩy mạnh nhưng chưa đủ rộng và hiệu quả, nhiều người dân vẫn e ngại, hiểu biết hạn chế, thậm chí lo ngại về tâm linh, đạo đức.
Thời gian tới, ông Thuấn khẳng định, Bộ Y tế sẽ nghiên cứu, đề xuất các cơ chế, chính sách cụ thể để hỗ trợ, tạo điều kiện cho các tổ chức, bệnh viện thành lập đội ngũ tư vấn hiến tặng mô, tạng, đảm bảo có chế độ đãi ngộ phù hợp, giúp họ yên tâm công tác.
Tăng cường hợp tác quốc tế để học hỏi kinh nghiệm từ các quốc gia có hệ thống hiến tặng mô, tạng phát triển, đồng thời xây dựng các chương trình đào tạo chuyên sâu về tư vấn hiến tạng.
Các chuyên gia cho biết, ở một số quốc gia việc hiến tạng từ người cho chết não là phổ biến, như Tây Ban Nha, nếu không có đơn từ chối hiến tạng của gia đình người chết não thì được coi là đồng ý hiến tạng.
Nhưng Việt Nam không thể áp dụng mô hình này, nếu phần lớn gia đình đồng ý nhưng chỉ cần một người không đồng ý hiến tạng thì không thể tiến hành việc lấy tạng.
Do vậy, cần thiết truyền thông thay đổi nhận thức cộng đồng về hiến tạng, lan toả ý nghĩa nhân văn, cao cả của việc hiến mô tạng tới mọi tầng lớp nhân dân, từ các cơ quan, tổ chức cho đến từng gia đình và cá nhân.


 RSS
RSS