Người bệnh đái tháo đường có nguy cơ biến chứng nặng khi mắc cúm mùa
VHO - Bệnh viện Nội tiết Trung ương vừa điều trị thành công một bệnh nhân nam 75 tuổi, nhập viện trong tình trạng khó thở nặng, có nhiều bệnh lý nền như đái tháo đường, cao huyết áp…
Theo ghi nhận tại Khoa Điều trị tích cực, bệnh nhân có nhiều bệnh lý nền như đái tháo đường, huyết áp cao, bệnh phổi mạn tính và rối loạn mỡ máu – là những yếu tố làm tăng nguy cơ biến chứng nặng khi nhiễm cúm, đặc biệt ở người lớn tuổi.

Khi đến viện, bệnh nhân khó thở nhiều, phải dùng máy thở không xâm nhập để hỗ trợ. Hình ảnh chụp phổi và kết quả xét nghiệm cho thấy người bệnh bị cúm B kèm viêm phổi, tình trạng khá nghiêm trọng. Với nền sức khỏe đã yếu sẵn, cúm khiến phổi tổn thương nặng, dễ dẫn đến suy hô hấp nếu không được xử trí kịp thời.
Theo ThS.BS Phạm Thị Ngoan, Khoa Điều trị tích cực cho biết: “Bệnh nhân được dùng kháng virus, kháng sinh phổ rộng, thuốc giãn phế quản khí dung, kết hợp kiểm soát đường huyết và mỡ máu, đồng thời tập phục hồi chức năng hô hấp.
Sau 4 ngày điều trị tích cực, người bệnh dần cải thiện, cai được máy thở, không còn khó thở. Tính đến ngày thứ 12 điều trị, bệnh nhân thở lại bình thường, oxy trong máu ổn định và đã đủ điều kiện xuất viện”.
Cúm mùa ở người khỏe mạnh thường nhẹ và tự khỏi, nhưng ở những người có bệnh lý nền như đái tháo đường, tim mạch, bệnh phổi mạn tính, ung thư hoặc người cao tuổi, cúm có thể gây ra viêm phổi, suy hô hấp và thậm chí tử vong nếu không được phát hiện và xử trí kịp thời.
Bên cạnh điều trị khi mắc bệnh, tiêm phòng cúm hàng năm là biện pháp đơn giản nhưng hiệu quả giúp giảm tỷ lệ nhập viện, giảm tử vong và gánh nặng điều trị cho nhóm đối tượng nguy cơ cao.
Các đối tượng cần tiêm phòng cúm sớm và nhắc lại hàng năm gồm: người trên 65 tuổi, trẻ nhỏ dưới 5 tuổi, phụ nữ mang thai hoặc có kế hoạch mang thai, người mắc bệnh mạn tính như hen, đái tháo đường, tim mạch, ung thư, người nhiễm HIV hoặc những người sống cùng, chăm sóc nhóm có nguy cơ cao.
Đặc biệt với người mắc đái tháo đường và các bệnh lý nền mạn tính, cần chủ động thăm khám định kỳ để kiểm soát sức khỏe toàn diện – và khi có dấu hiệu như ho, sốt, mệt mỏi bất thường, hãy đi khám ngay tại 2 cơ sở của Bệnh viện Nội tiết Trung ương. Việc phát hiện sớm không chỉ giúp điều trị hiệu quả mà còn ngăn ngừa các biến chứng nguy hiểm có thể xảy ra.
Robot AI giúp bác sĩ cứu thai phụ đột quỵ do tiền sản giật giữa đêm
Các bác sĩ Bệnh viện Đa khoa Tâm Anh mổ khẩn bằng robot AI trong đêm, kịp thời cứu sống bệnh nhân mang thai tuần 19 bị đột quỵ xuất huyết não do tiền sản giật, nguy cơ đe dọa tính mạng cả mẹ và thai nhi.
Chị N.T.Q. 28 tuổi, (trú tại TP.HCM) có nguy cơ tiền sản giật từ tuần thai 12, đang được điều trị dự phòng. Trước khi nhập viện, chị đột ngột có triệu chứng đau đầu, buồn nôn, rồi ngã quỵ, liệt hoàn toàn nửa người trái, lơ mơ.
Trực tiếp đón nhận bệnh nhân, BS.CKI Dương Phạm Văn Thanh, khoa Cấp cứu, Bệnh viện Đa khoa Tâm Anh TP.HCM, đánh giá khi chị Quyên nhập viện tim thai vẫn ổn định ở mức 140 lần/phút. Tuy nhiên chỉ số tri giác Glasgow của thai phụ chỉ còn 11/15 - dấu hiệu cảnh báo tổn thương thần kinh trung ương nghiêm trọng.
Khảo sát hình ảnh ghi nhận chị Q. có ổ xuất huyết nội sọ lớn ở bán cầu não phải, kích thước khoảng 5x4x6 cm; gây chèn ép mạnh. “Đây là tình huống tối cấp. Nếu chậm trễ, nguy cơ đe dọa tính mạng cả mẹ và thai nhi rất cao”, bác sĩ Thanh nhận định.
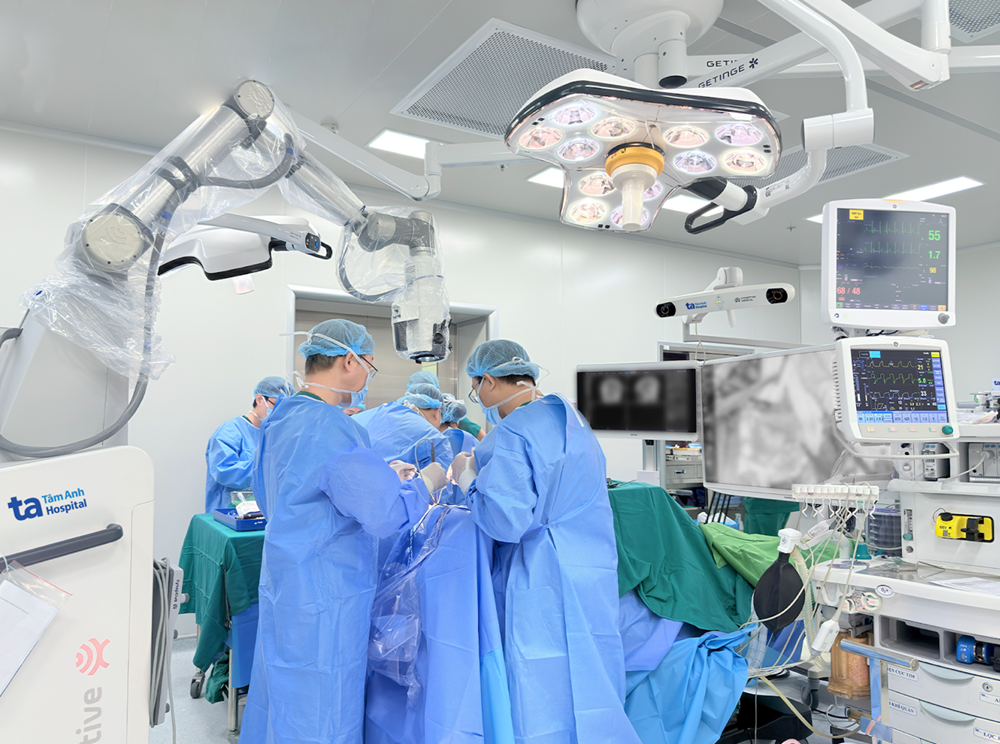
Trước tình trạng diễn tiến nhanh và nặng, Bệnh viện Tâm Anh huy động khẩn đội ngũ liên chuyên khoa nhanh chóng hội chẩn, đánh giá nguy cơ và thống nhất chỉ định phẫu thuật khẩn cấp bằng robot ngay trong khung “giờ vàng”, mục tiêu cứu sống cả mẹ và thai nhi.
Ca mổ được thực hiện bởi TTƯT.ThS.BS.CKII Chu Tấn Sĩ, Trưởng khoa Phẫu thuật Thần kinh, Trung tâm Khoa học Thần kinh cùng ê kíp Bệnh viện Tâm Anh, với sự hỗ trợ của hệ thống robot tích hợp trí tuệ nhân tạo (AI) Modus V Synaptive.
Hệ thống robot sử dụng thuật toán AI dựng bản đồ não 3D ranh giới khối máu tụ với các bó sợi thần kinh và mô não lành xung quanh. Đồng thời mô phỏng toàn bộ quy trình mổ hiệu quả và an toàn cao trên phần mềm. Trong suốt ca mổ, cánh tay robot tích hợp kính vi phẫu tự động lấy nét, liên tục giám sát, cảnh báo bằng hệ thống đèn xanh, đỏ, vàng khi dao mổ tiến gần ranh giới an toàn, đồng thời ghi nhận mọi thao tác theo thời gian thực.
Sau gần 90 phút, khối máu tụ được lấy sạch hoàn toàn, mô não được giải phóng khỏi chèn ép, áp lực nội sọ giảm rõ rệt; cứu sống người mẹ và thai nhi.
Ngày thứ 5 sau mổ, bệnh nhân hồi phục tốt, hoàn toàn tỉnh táo, bắt đầu có dấu hiệu vận động trở lại, các chỉ số phát triển thai nhi được kiểm tra chặt chẽ, tăng trưởng trong giới hạn bình thường.
Bác sĩ khuyến cáo, thai phụ bị tiền sản giật có nguy cơ xuất huyết não cao hơn 40% so với thai phụ khỏe mạnh. Khi xuất hiện các dấu hiệu cảnh báo như đau đầu dữ dội, kéo dài, rối loạn thị giác (nhìn mờ, nhìn đôi), khó nói, mất ý thức thoáng qua, nôn ói, co giật, liệt nửa người... cần đưa đến bệnh viện có khả năng xử trí đột quỵ chuyên sâu để được can thiệp điều trị kịp thời.


 RSS
RSS